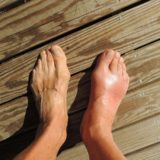
痛風関節炎は関節内に沈着した尿酸の結晶が原因で発生する急性の関節炎で「痛風発作」と呼ばれています。典型的には足の親指の付け根や足首が急激に赤く腫れて痛くなりますが、足以外でも手・肘・膝関節などにも同様の痛みは発生することがあります。急性痛風関節炎の誘因として脱水・利尿薬・過食・大量飲酒などがあります。
関節炎の痛みは非常に強く、無治療の場合には7日後も痛みが持続することが多いとされます。日常生活に支障を来す激しい痛みであるため、発症したらできるだけ早めに受診して治療薬を開始することをお勧めします。
関節炎の痛みが改善したら今後の再発予防について一緒に考えましょう。また痛風を発症した患者さんは生活習慣病や慢性腎臓病を合併していることが多いです。痛風をきっかけに長い目で見た健康管理を見直してはいかがでしょうか。
以下に痛風発作の治療薬について詳しく解説します。専門的な内容を含みますがご興味のある方はご一読ください。
痛風関節炎の治療薬
非ステロイド系抗炎症薬(NSAID)・経口グルココルチコイド(副腎皮質ステロイド)・コルヒチンが急性痛風関節炎の治療薬として推奨されており、いずれも早期に投与を開始し症状が消失したら減量・中止します。
非ステロイド系抗炎症薬(NSAID):解熱・鎮静薬として広く使用されている薬剤です。NSAIDはいずれも痛風関節炎に有効ですが、痛風発作に保険適応のあるNSAIDはナプロキセン(ナイキサン®)・プラノプロフェン・オキサプロジンです。NSAIDはできるだけ早く内服を開始して十分量を用いることが重要です。NSAIDの使用に問題がない患者さんに対してはナプロキセン300mgを3時間ごとに3回、1日だけ投与します。翌日も痛みが残っていればナプロキセン400~600mg/日を継続して痛みが消えたら速やかに減量・中止します。参考文献(1) NSAIDの副作用で問題となるのは胃十二指腸潰瘍・急性腎障害です。胃潰瘍と診断されたことがある患者さんではNSAIDは原則として使用を避けるべきです。症例によってはNSAID使用時にプロトンポンプ阻害剤(PPI)を併用することを推奨する意見もあります。参考文献(3) 慢性腎臓病が進行している患者さんでは腎機能が悪化する危険性が高いためNSAIDの選択は慎重にすべきであり、食欲低下や脱水がある方にはNSAIDは避けます。特に高齢の患者さんでは腎機能が低下している方が多いためNSAIDの投与には注意を要します。
経口グルココルチコイド(副腎皮質ステロイド):アレルギー疾患やリウマチ性疾患で使用される強力な抗炎症薬です。NSAIDに比べて胃潰瘍・急性腎障害の危険性は低いため、NSAIDが使用しにくい患者さんには有用な薬剤です。治療例としてプレドニゾロン30mgを5日間投与し有効であれば速やかに減量・中止します。糖尿病の患者さんでは血糖値を急上昇させることがあるため注意が必要です。
コルヒチン:発症してから24時間以内の服用が効果的な薬剤です。参考文献(4) 痛風発作を繰り返している患者さんは前触れの症状を感じることが多く、発作を予感したら早めにコルヒチンを2錠(1mg)服用して、その1時間後にさらに1錠(0.5mg)を追加内服します。翌日以降も痛みが残っていればコルヒチン1~2錠/日を継続し、痛みが改善したら速やかに中止します。参考文献(1) コルヒチンは炎症を抑える作用の薬剤であるNSAIDやグルココルチコイドのいずれかと併用して使います。参考文献(2) コルヒチンの副作用として多いのが胃腸症状ですが、ときに腎臓・肝臓・血液などに異常を来すことがあるので長期間投与する場合には注意が必要です。腎臓の機能が低下している患者さんでは副作用の危険性が高いのでコルヒチンは避けます。
参考文献
(1) 『高尿酸血症・痛風の治療ガイドライン 第3版 [2022年追補版]』(PDF)
(2) 2020 American College of Rheumatology Guideline for the Management of Gout. FitzGerald JD, et al. Arthritis Care Res (Hoboken). 2020. PMID: 32391934 Free PMC article. (米国の痛風ガイドライン)
(3) Overview | Gout: diagnosis and management | Guidance | NICE. Published: 9 June 2022.(英国のガイドライン)
(4) ワシントンマニュアル第14版 第25章 関節炎とリウマチ性疾患 結晶性関節炎